Rétinopathie diabétique : une maladie de la vue sous haute surveillance
La rétinopathie est une maladie liée à la vascularisation de la rétine, pouvant entraîner une perte de vision partielle ou totale.
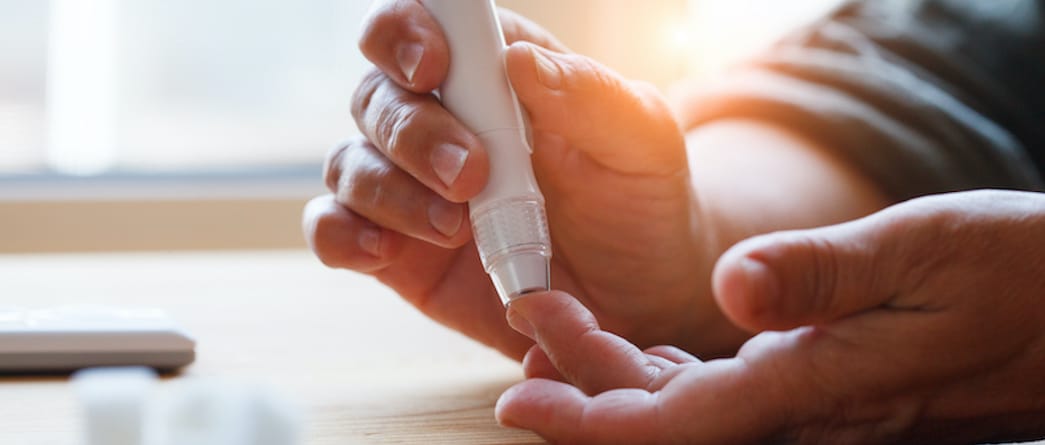
Or, un taux de glucose sanguin trop élevé ou trop faible fragilise énormément les petits vaisseaux. Les diabétiques sont donc des patients à risque.
Endocrinologue et ophtalmologue travaillent de concert pour prévenir et protéger la vision de leurs patients diabétiques et lutter contre la rétinopathie diabétique.
La rétinopathie diabétique : c’est quoi ?
Le diabète engendre une altération des parois des vaisseaux sanguins. Cela peut avoir des conséquences graves sur les plus petits capillaires, comme ceux de l’œil. Ces lésions sont à l’origine de la rétinopathie diabétique.
Commençons par préciser ce qu’est le diabète.
Le diabète en quelques mots
Le corps a besoin d’un taux de glucose compris entre 0,8 et 1,1 g/litre de sang, pour soutenir le bon fonctionnement des cellules de notre corps. La régulation de ce taux est principalement gérée par l’insuline, une hormone messagère, sécrétée par le pancréas.
Le diabète est une maladie auto immune qui détruit les cellules sécrétant la précieuse insuline. Le malade doit donc apprendre à gérer sa glycémie, pour s’injecter de l’insuline de synthèse lorsque cela est nécessaire.
La cause de cette maladie est génétique dans le cas du diabète de type 1 ; il se déclare dans l’enfance. Le diabète de type 2 apparaît plus tardivement et semble être lié au stress excessif, ainsi qu’à la qualité de la nourriture – trop acide.
Petit précis anatomique : l’œil et le diabète
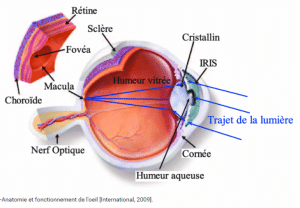
La rétine contient des cellules nerveuses sensibles à la lumière. Ces cellules photo-réceptrices transmettent l’information jusqu’au cerveau, lui permettant de générer une image nette.
Ces cellules sont irriguées par des vaisseaux sanguins, qui leur apportent le glucose et l’oxygène, indispensables à leur fonctionnement.
Lorsque les vaisseaux sont abîmés, par le diabète notamment, le sang s’écoule dans l’humeur vitrée, gênant ainsi la vision. De plus, comme les cellules de la rétine ne sont plus irriguées, elles meurent.
Complications de la rétinopathie diabétique
Lorsque ces lésions cellulaires touchent la macula, la vision centrale est fortement impactée.
À un stade avancé de la maladie, des complications peuvent s’ajouter au tableau clinique : glaucome, hémorragie intra-vitréenne ou décollement de la rétine. Le décollement de la rétine entraîne la cécité.
Premiers signes et symptômes de la rétinopathie diabétique
Certains signes doivent alerter le diabétique :
lettres déformées ;
difficulté importante à passer de l’obscurité à la lumière.
Mais la plupart du temps, la rétinopathie diabétique est indolore et non visible. Même avec une bonne vue, la maladie peut être présente. Généralement, lorsque le patient constate une baisse de vision, la maladie a déjà fait des dégâts irréversibles.
C’est pourquoi tous les diabétiques sont invités à se soumettre à une surveillance ophtalmologique assidue : tous les ans, un fond d’œil est préconisé.
Le diagnostic de la rétinopathie diabétique
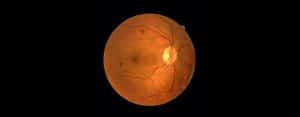
Le fond d’œil
Une rétinopathie se diagnostique à l’observation du fond d’œil. L’ophtalmologue observera différentes lésions :
- hémorragies rétiniennes : boursouflures visibles au niveau de la macula ;
- angiogenèse : apparition de vaisseaux anormaux et néo vaisseaux qui vont gêner la vision ;
- dilatation veineuse : dilatations apparaissant souvent en forme de chapelets ;
- microanévrisme : paroi d’un vaisseau dilatée en un endroit, créant une fragilité et un épanchement de sang ;
- AMIR : anomalie de la microvascularisation intra-rétinienne
D’autres lésions sont souvent présentes : les nodules cotonneux et les exsudats secs. Ils révèlent également la présence de problèmes de la circulation sanguine oculaire.
Classification des rétinopathies
Selon le type et la quantité de lésions oculaires observées à la lecture du fond d’œil, le médecin pourra préciser le stade de la maladie. La rétinopathie diabétique peut être minime, modérée, sévère ou proliférante (si présence de néo vaisseaux).
Une rétinopathie augmente le risque d’autres maladies de la vue, comme la cataracte.
Les facteurs de risque de la rétinopathie diabétique
Plusieurs éléments ont été repérés comme favorisant l’apparition d’une rétinopathie diabétique. Certains sont d’ordre chronique et d’autres relèvent d’une décompensation.
- ancienneté du diabète
- mauvaise gestion du diabète
- hypertension artérielle associée
- changement hormonal : puberté, grossesse
- variations fortes de la glycémie (pics hauts ou bas)
- variations de la tension
- décompensation rénale
- opération de la cataracte
Le saviez-vous ?
Les personnes souffrant d’obésité sont plus susceptibles de déclencher un diabète de type 2 et donc de contracter une rétinopathie diabétique.
La rétinopathie diabétique en quelques chiffres
- 10 à 30 % des diabétiques déclarent une rétinopathie (source).
- 50 % des diabétiques de type 2 sont touchés par cette maladie.
- La rétinopathie diabétique est la première cause de cécité chez les moins de 65 ans (source).
- En France, on comptabilise 4 millions de diabétiques.
Comment soigner la rétinopathie diabétique
Comme dans de nombreuses maladies de la vue, les lésions sont souvent irréversibles. Cela ne signifie pas pour autant que le corps médical ne peut rien faire.
Traiter le diabète et la tension pour prévenir la rétinopathie
Pour éviter que les lésions oculaires ne se déclenchent ou ne s’accentuent, le patient doit gérer du mieux possible son diabète. Pour cela, il devra équilibrer ses repas, surveiller sa glycémie, éviter le tabac et prendre son traitement de façon rigoureuse (piqûre, pompe à insuline ou autre).
La tension est également à suivre de près. On l’a vu précédemment, les lésions oculaires de cette maladie sont toutes liées à la circulation sanguine de l’œil. Une bonne tension générale aide à maintenir une bonne tension du système sanguin intra-oculaire.
Opération au laser de la rétinopathie diabétique proliférante
En cas de rétinopathie diabétique proliférante, l’ophtalmologue peut intervenir, grâce à la photo coagulation pan-rétinienne. Le chirurgien utilise le laser pour contenir l’hémorragie rétinienne.
Opération par injection intra-vitréenne
L’angiogenèse, c’est-à-dire la formation de nouveaux vaisseaux, est activée par un facteur de croissance, le VEGF. L’injection d’une molécule pour bloquer l’action du VEGF contribue à diminuer la multiplication des vaisseaux.
L’opération consiste en une injection intra-vitréenne – une piqûre dans l’œil – d’anti-VEGF ou de corticoïdes. L’opération se déroule dans un bloc opératoire ou dans une salle stérile. Cela ne prend que quelques minutes.
Opération chirurgicale des complications de la rétinopathie diabétique
En cas de présence d’hémorragie intra-vitréenne, de glaucome néovasculaire ou de décollement de la rétine, une opération chirurgicale peut être préconisée.
Vivre avec la rétinopathie diabétique
Environ 30 % de diabétiques souffrent de problèmes de vue. Cette proportion touche davantage les personnes souffrant d’un diabète de type 2, parfois pris en charge de façon tardive.
Agir pour limiter la déficience visuelle
Comme nous l’avons déjà précisé, surveiller et gérer son diabète ainsi que sa tension sont les meilleurs remparts contre la rétinopathie diabétique. Votre médecin vous donne tous les conseils qui vous permettent d’équilibrer le glucose sanguin. N’hésitez pas à rejoindre une association de diabétiques pour parler et partager vos doutes.
Soutenir l’autonomie en cas de baisse de vision
Les personnes atteintes de malvoyance à cause d’une rétinopathie diabétique sont souvent jeunes. Il est donc important d’apprendre à vivre avec une vue basse, grâce à tout ce que la technologie rend possible.
Installez des zones d’éclairage avec des lampes étudiées pour améliorer l’acuité visuelle. Investissez dans une loupe électronique ou dans un télé-agrandisseur. Sur votre ordinateur, installez un logiciel de grossissement de caractères ou de lecture audio.
Ces outils aident vraiment le patient à poursuivre ses activités personnelles ou professionnelles, et à conserver son autonomie.
-
-
Logiciel de grossissement de caractères
ZOOMTEXT MAGNIFIER READER
1 000,00€Choix des optionsAperçu rapide -
-
En bref
La rétinopathie diabétique est une maladie touchant les vaisseaux de l’œil. Les lésions atteignent les neurones de la rétine, en plus de créer une hémorragie oculaire invalidante. Certains traitements aident à réduire l’avancée de la maladie, sans toutefois la soigner complètement. Une bonne hygiène de vie, la gestion de l’équilibre glycémique et la surveillance de la tension restent les meilleurs moyens de prévention.
La recherche donne de l’espoir : les scientifiques étudient le moyen de remplacer les cellules sécrétrices d’insuline par des cellules issues d’un donneur. Les diabétiques pourraient alors retrouver une gestion glycémique naturelle.
Nos autres articles liés :