Quels sont les symptômes, diagnostics et traitements en cas de DMLA ?
Les symptômes de la DMLA sont souvent ignorés par négligence. Or la dégénérescence maculaire liée à l’âge, ou maculopathie, plus connue sous l’acronyme DMLA, est la principale cause de malvoyance chez les personnes âgées de plus de 50 ans. Cette maladie des yeux touche plus d’un million de Français.
Sommaire
I La DMLA , c’est quoi ?
– La DMLA en quelques chiffres
II Quels sont les premiers signes et symptômes de la DMLA ?
III Quel est le diagnostiques de la DMLA ?
IV Existe t il un traitement pour soigner la DMLA ?
V Peut on vivre avec une DMLA ?
I. La DMLA : c’est quoi ?
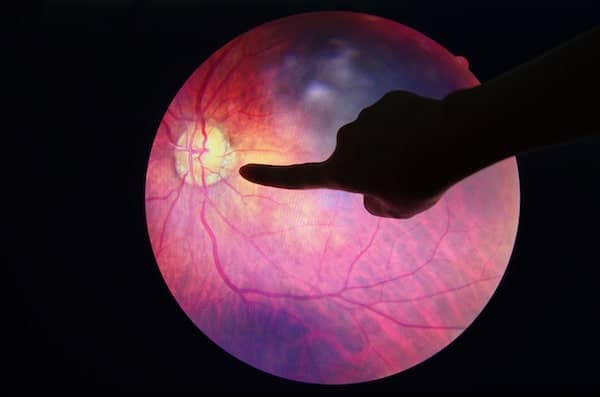
La DMLA est une dégénérescence d’une partie de la rétine, la macula, en lien direct avec le vieillissement des tissus.
La dégénérescence de la macula est directement liée à l’âge. Cependant, des facteurs de risque aggravants ont été mis en évidence. Il s’agit de tout ce qui affecte la tension artérielle : le tabac, l’absence d’activité physique et un mauvais équilibre alimentaire.
La DMLA en quelques chiffres ?
-
- Plus de 1 million de personnes âgées vit avec une forme plus ou moins sévère de la DMLA, en France
- 1 personne âgée sur 2 de plus de 80 ans vit avec cette maladie
- 30 % des atteinte de dégénérescence maculaire liée à l’âge souffre de dépression
- La DMLA est la première cause de handicap visuel chez les plus de 50 ans, dans les pays occidentaux (source)
500 000 personnes âgées diagnostiquées chaque année, dans le monde
II. Quels sont les premiers signes et symptômes de la DMLA ?
Les premiers signes qui doivent vous alerter lors d’une dégénérescence maculaire liée à l’âge sont les suivants :

- sensation d’assombrissement, avec difficulté à lire si l’environnement n’est pas bien éclairé ;
- difficulté à reconnaître les personnes ;
- baisse des contrastes qui vous incitent d’ailleurs à augmenter l’éclairage ;
- difficulté à percevoir les hauteurs et les distances, entraînant un risque de chute.
Important : si cette baisse de vision est brutale, vous devez demander un rendez-vous en urgence chez votre ophtalmologue pour un fond d’oeil. Il s’agit peut-être de la DMLA sous sa forme humide, à traiter dès les premiers mois.
Dans 85 % des cas, la DMLA est une dégénérescence maculaire liée à l’âge lente, dont la personne n’a pas conscience. Elle commence généralement vers 50 ans, de façon imperceptible.
Les deux yeux n’évoluent pas de façon symétrique : l’œil le moins touché compense transitoirement les troubles de vision de l’autre. C’est lorsque les symptômes de la DMLA atteignent la région centrale des deux yeux que la personne ressent une véritable gêne par une acuité visuelle en baisse.
À un stade plus avancé de DMLA, le patient commence alors à remarquer des défauts de vision :
- les lignes droites sont perçues comme ondulées ou courbes (bord des fenêtres ou des portes) ;
- des lettres manquent à la lecture, les détails sont moins visibles, avec l’impression d’avoir une tache sombre au centre du champ visuel (le stocome) ;
- la personne âgée a besoin d’un éclairage plus franc et plus soutenu ;
- le patient a l’impression d’être dans un brouillard, avec des contrastes insuffisants et des couleurs ternes ;
- la vue baisse de façon globale dons l’acuité visuelle.
III. Quel est le diagnostique de la DMLA (dégénérescence maculaire liée à l’âge) ?
Diagnostic de la forme atrophique
Dans le cas d’une forme sèche, c’est généralement l’ophtalmologue qui diagnostique la DMLA, lors d’un examen annuel du fond d’œil. Les dépôts sur la rétine sont alors visibles.
Diagnostic de la forme exsudative
Dans le cas d’une DMLA de forme humide, la personne peut percevoir elle-même la baisse de vision et alerter son ophtalmo. Mais seul l’examen du fond d’œil permet de vérifier la présence de néovaisseaux anormaux et poser un diagnostic.
Un examen ophtalmologique complet sera alors proposé : rétinographie, auto-fluorescence, angiographie et tomographie par cohérence optique (source).
L’auto surveillance est elle possible ?
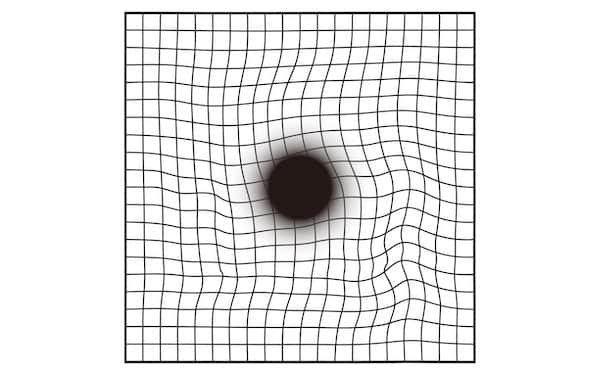
À partir de 60 ans, vous pouvez faire, une à deux fois par an, le test de la Grille d’Amsler, pour surveiller vous-même l’évolution d’une éventuelle dégénérescence maculaire liée à l’âge.
Portez vos lunettes de vue habituelles. Placez la feuille à 25 cm de votre visage et observez la grille, en cachant un œil, puis l’autre.
Si les lignes semblent onduler, ne forment pas d’angles droits et si les carrés ne sont pas tous identiques, parlez-en à votre médecin ou votre ophtalmologue. La grille d’Amsler met en évidence un des symptômes de la DMLA (dégénérescence maculaire liée à l’âge).
Cela n’enlève pas le besoin d’effectuer régulièrement un examens du fond d’oeil chez votre opthalmologue pour une prise en charge sérieuse.
IV. Existe t il un traitement pour soigner la DMLA ?.
La recherche scientifique avance, mais il n’est encore pas possible de contrer définitivement toutes les formes de DMLA.
Quand opère-t-on de la DMLA ?
Dans le cas d’une forme humide, il est possible de récupérer une partie de la vue par une prise en charge adaptée. Rappelons que la DMLA exsudative ne représente que 15 % des cas de DMLA.
Dans les autres cas, l’opération n’est d’aucune utilité.
En quoi consiste l’opération de la DMLA humide ?
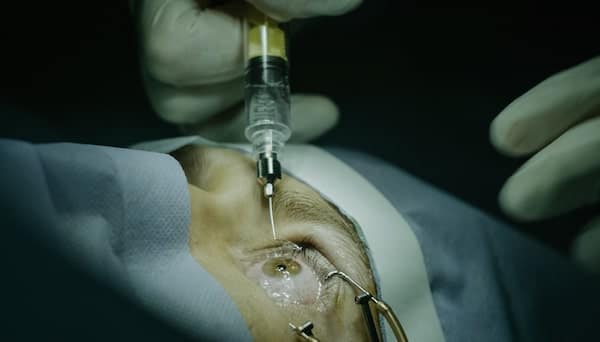
En cas de diagnostic d’une DMLA exsudative, l’ophtalmologue procédera à une injection intravitréenne, visant à cautériser le néovaisseau à l’origine de la gêne visuelle.
Bien qu’une injection dans l’œil peut sembler impressionnante, sachez qu’elle est rapide et indolore. L’intervention ne dure que quelques secondes !
Seuls des picotements peuvent être ressentis à cause du produit anesthésique ou du désinfectant.
Pour vous encourager, rappelez-vous que retarder d’intervention peut entrainer une perte partielle, mais irréversible, de la vue.
Quelles sont les suites d’opération ?
La DMLA est liée à l’âge et ne peut pas être stoppée définitivement. Même dans le cas d’une forme humide, il est possible que d’autres vaisseaux anormaux apparaissent avec le temps, conduisant à une nouvelle opération. Un fond d’oeil régulier est absolument nécessaire.
V. Peut on vivre avec la DMLA ?
La DMLA commune (dégénérescence maculaire liée à l’âge de forme sèche) ne peut qu’être contenue grâce à des habitudes de vie saines et en minimisant les facteurs de risque. Un suivi ophtalmologique est indispensable : le médecin pourra proposer au patient des aides à la vision, lui permettant de conserver un maximum d’autonomie.
Des compléments alimentaires agissant sur les yeux sont également proposés et disponibles dans le commerce. Ils ne soigneront pas la DMLA, mais participent au bon fonctionnement de l’oeil.
Le suivi ophtalmologique
Un suivi régulier permet de comprendre l’évolution de la maladie et d’ajuster les aides à la vision. La prise en charge de la DMLA par un ophtalmologiste, avec des examens réguliers du fond d’oeil, est primordiale et apporte des conseils d’aménagement de l’environnement, des soins et des traitements.
Lorsque la malvoyance est forte, l’autonomie de la personne baisse et un accompagnement personnalisé doit être organisé.
Les télé-agrandisseurs et loupes électroniques
Le télé-agrandisseur est un outil très performant pour aider à lire et écrire encas de DMLA , de basse vision. Il filme en haute définition vos mains ou un livre, et retransmet l’image sur écran. L’agrandissement, les contrastes puissants et la luminosité améliorent grandement la vue.
Certains appareils disposent d’options de lecture vocale.

Ceux qui utilisent beaucoup l’ordinateur pourront charger un logiciel d’agrandissement, spécial malvoyant.
Les loupes électroniques s’emmènent partout et sont appréciées pour la lecture courte, comme l’affichage des prix ou la composition d’un aliment.
Côté téléphone mobile, il existe des modèles adaptés à la malvoyance.
L’éclairage
La DMLA entraîne un assombrissement de la vision. L’éclairage de la maison doit être repensé, notamment au niveau des postes clés : cuisine, salle de bain, espace de lecture, bricolage ou couture. Vous trouverez des lampes spécialement conçues pour la basse vision, à poser sur un bureau ou sur pied, permettant de diriger la lumière avec précision.
Le saviez-vous ?
La DMLA est directement liée à l’augmentation du risque de chute chez la personne âgée. Un accompagnement est donc indispensable : soit une aide humaine permanente, soit un dispositif de détection de chute, si la personne décide de vivre seule chez elle.
VI. Conclusion
La DMLA ( Dégénérescence Maculaire Liée à l’Age) est une atteinte de la rétine qui arrive avec l’âge et qui est accélérée par une mauvaise hygiène de vie.
La forme exsudative de la DMLA conduit à une baisse brutale de l’acuité visuelle , qui doit alerter la personne. Une prise en charge par un ophtalmologue avec une injection intravitréenne permet alors de recouvrer la vue rapidement.
Les patients qui souffrent d’une forme non-opérable, dite DMLA sèche, seront encouragés à diminuer les facteurs de risque comme arrêter de fumer le cas, à pratiquer une activité physique douce et à ajouter des légumes dans leur alimentation.
Pour conserver leur autonomie malgré la malvoyance, ils pourront s’équiper d’outils spécialisés comme ceux proposés sur notre site VISIOLE.
-
Loupe électronique
Loupe électronique CLOVER BOOK ( Lite, Touch, Plus, Mate, Pro )
Read More Ce produit a plusieurs variations. Les options peuvent être choisies sur la page du produitQuick View -
Anciens produits
Téléagrandisseur vocal GOVISION
Read More Ce produit a plusieurs variations. Les options peuvent être choisies sur la page du produitQuick View
Nos autres articles liés :










